Curso multiparametrico
Cursos
Objetivos
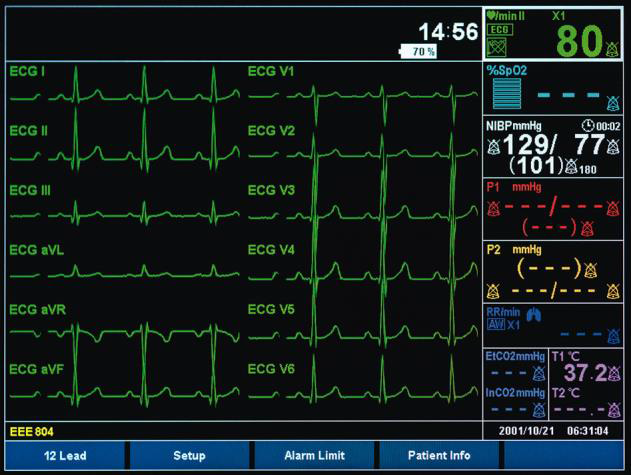
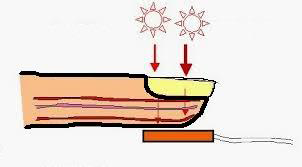 El pulsioximetro está formado por diodos emisores de luz roja e infrarroja de bajo voltaje (LEDs) y un fotodiodo que sirve de fotodetector midiendo la cantidad de luz de cada longitud de onda recibida y transmitiendo la información mediante un impulso eléctrico. La cantidad de rayos infrarrojos absorbidos por la muestra de sangre informa del porcentaje de saturación de oxígeno de la hemoglobina en sangre del paciente.
El pulsioximetro está formado por diodos emisores de luz roja e infrarroja de bajo voltaje (LEDs) y un fotodiodo que sirve de fotodetector midiendo la cantidad de luz de cada longitud de onda recibida y transmitiendo la información mediante un impulso eléctrico. La cantidad de rayos infrarrojos absorbidos por la muestra de sangre informa del porcentaje de saturación de oxígeno de la hemoglobina en sangre del paciente.





- Que los técnicos conozcan las principales funciones de un monitor multiparamétrico, así como las bases fisiológicas para su interpretación.
- Comprensión de conceptos básicos de electromedicina.

Principio funcionamiento. Bases fisiológicas
Dispositivo médico que permite detectar y procesar los parámetros vitales del paciente de forma continuada, permitiendo evaluar en todo momento las condiciones fisiológicas y tomar mejores decisiones de tratamiento y diagnóstico por parte del profesional sanitario.
Los signos vitales revelan las funciones básicas del organismo, indicando el estado hemodinámico del paciente; las principales señales monitorizadas son:
- la frecuencia cardiaca (FC)
- la frecuencia respiratoria (FR)
- la presión arterial (PA)
- la saturación de oxigeno (SpO2)
- la temperatura, y otros parámetros.
Las señales registradas por el monitor multiparamétrico son captadas a través del pulsioximetro, el ECG, el PANI y la monitorización respiratoria.
Pulsioximetria
La hemoglobina, proteína sanguínea que transporta el oxígeno a las células, presenta diferentes espectros de absorción de luz roja e infrarroja dependiendo de si esta se encuentra oxigenada (oxihemoglobina) o desoxigenada (desoxihemoglobina). La oxihemoglobina absorbe la luz del espectro infrarrojo, y transmite las del espectro rojo a través de ella; por el contrario, la desoxihemoglobina actúa al revés.
 El pulsioximetro está formado por diodos emisores de luz roja e infrarroja de bajo voltaje (LEDs) y un fotodiodo que sirve de fotodetector midiendo la cantidad de luz de cada longitud de onda recibida y transmitiendo la información mediante un impulso eléctrico. La cantidad de rayos infrarrojos absorbidos por la muestra de sangre informa del porcentaje de saturación de oxígeno de la hemoglobina en sangre del paciente.
El pulsioximetro está formado por diodos emisores de luz roja e infrarroja de bajo voltaje (LEDs) y un fotodiodo que sirve de fotodetector midiendo la cantidad de luz de cada longitud de onda recibida y transmitiendo la información mediante un impulso eléctrico. La cantidad de rayos infrarrojos absorbidos por la muestra de sangre informa del porcentaje de saturación de oxígeno de la hemoglobina en sangre del paciente.El sensor de SpO2 es un dispositivo muy importante, debido a que detecta la oxigenación del paciente, permitiendo llevar un seguimiento exhaustivo de esta e informando rápidamente en situaciones anormales, como un estado de hipoxia. Este dispositivo está presente en muchos equipos de cuidado de pacientes críticos.

El sensor de SpO2 es uno de los componentes que acumula más averías dentro de un monitor multiparamétrico es por eso, que es necesario estudiar cuales son las principales causas que provocan los fallos de este.

En primer lugar, el sensor puede fallar debido a la propia sonda, ya que se produce una desconexión del cable, o a la disminución de la eficiencia de la transmisión i la emisión de luz roja e infrarroja.
Los factores externos que pueden afectar el funcionamiento del biosensor son debidos al ruido, temblor de los dedos o enfriamiento de la extremidad, o también a causa de la suciedad en el transmisor o receptor.
Estos monitores presentan la función de alarma, asociado a un código de error o indicador que puede ayudar a encontrar la causa de la avería del sensor.
La presencia de fluidos o sudor del paciente en el sensor puede provocar que este no funcione correctamente, el esmalte de uñas en el lugar de mediación
Se precisa desinfección del pulsioximetro con el fin de asegurar la buena sepsis del equipo. También puede afectar el movimiento del paciente creando interferencias, la utilización de cables de prolongación del sensor, la utilización de electrobisturís, la luz ambiental, la temperatura ambiente o corporal, etc.
Las principales averías son debidas a una ruptura o aplastamiento del cableado, una limpieza incorrecta del sensor, que el emisor y detector de luz no estén enfrentados y que toda la luz no atraviese el tejido del paciente y fallos relacionados con el software. Cuando el pulsioximetro no funciona, puede ser debido a un error en el propio pulsioximetro o debido al prolongador (en caso que lleve), para detectar de donde proviene el error se precisa probar ambos dispositivos por separado.

ECG
El corazón funciona como una bomba doble, que hace circular la sangre hacia el circuito pulmonar para el intercambio gaseoso y hacia el resto del cuerpo para llevar oxígeno y nutrientes, y recoger los desechos del metabolismo. El nodo senoauricular, situado en la aurícula derecha, está formado por un conjunto de células especializadas que producen un impulso eléctrico provocando la contracción del corazón y permitiendo el impulso de la sangre al resto del organismo.
La actividad eléctrica el corazón ofrece información del estado del músculo cardíaco. El corazón se contrae únicamente cuando se produce un cambio de conductividad y hay un flujo de iones de calcio a través de la membrana. Los transductores encargados de medir las diferencias de biopotencial en la superficie del cuerpo son los electrodos.
Cuando se produce la despolarización y la repolarización del músculo cardiaco, aparecen las ondas características del ECG. El análisis de las señales eléctricas del corazón permite detectar si el paciente sufre alguna anomalía, si este no presenta unos parámetros normales.
La onda proporcionada por un ECG se puede dividir en la onda P, el complejo QRS, la onda T y la onda U.
- Onda P: Representa la despolarización de la aurícula.
- Complejo QRS: Representa la despolarización de los ventrículos. Está formado por las ondas Q, R y S. Su duración es de aproximadamente 100ms.
- Onda T: Representa la repolarización de los ventrículos. La onda T normal es asimétrica en sus ramas y está redondeada en su vértice. Las anomalías de esta onda pueden indicar enfermedades cardiacas primarias.


La señal eléctrica producida por el corazón es muy débil (milivoltios) y se ve afectada por ruido proveniente de la red eléctrica, señal electromagnética de otros dispositivos, las contracciones musculares, la respiración y el contacto electrodo-piel. Por estas razones es necesario someter la señal proveniente del corazón a diferentes etapas de filtrado y amplificación. Es muy importante una correcta localización y fijación de los electrodos en el cuerpo del paciente y asegurar que la resistencia entre los electrodos y la piel sea mínima.
Las principales averías o fallos de diagnóstico son debidos a una ruptura o aplastamiento del cableado, o cables conectados de forma incorrecta. Electrodos caducados, secos, mal localizados o invertidos en el cuerpo del paciente. Una desconfiguración del equipo también puede ser causa de mal funcionamiento del dispositivo.
PANI (Presión Arterial No Invasiva)
La presión arterial es la fuerza que ejerce la sangre en las paredes de las arterias, los valores de la presión arterial informan un buen aporte de esta en órganos como el cerebro y el corazón.

Las medidas de presión efectuadas son la presión sistólica, la presión de la sangre máxima cuando se produce la contracción de los ventrículos y la diastólica, la presión mínima producida durante la relajación de los ventrículos, ambas medidas en milímetros de mercurio (mmHg). La monitorización de la presión arterial se efectúa mediante el método oscilométrico de forma no invasiva, una bomba motorizada hincha el brazalete de presión hasta que se interrumpe el flujo de sangre en la extremidad del paciente.

La presión del manguito y las oscilaciones dentro de él son registradas mediante transductores sensibles. Cuando la presión del brazalete es menor a la presión sistólica, pasan pequeñas cantidades de sangre y se empieza a producir un ruido, proporcionando el valor de la presión sistólica. Se sigue disminuyendo la presión en el brazalete y en el momento que dejan de producirse las oscilaciones, corresponde a la presión diastólica.
Cuando se llega a la amplitud de oscilación máxima, la presión que existe en ese momento en el brazalete se considera como la presión arterial media. Las presiones sistólica y diastólica se calculan a partir del análisis del perfil de amplitud de oscilación.

El tamaño del manguito debe escogerse de acuerdo con el diámetro del brazo. La desigualdad relativa entre el tamaño del brazo y el manguito puede ser una causa de error.
Valores medios de presión arterial:

Los fallos de funcionamiento del PANI más usuales son debidos a fugas de presión en el manguito, perforación, deterioro físico por limpieza o desgaste del manguito, aplastamiento y rotura del tubo, rotura de los conectores. Otro error es la mala configuración del equipo habiendo seleccionado incorrectamente la categoría: adulto, pediátrico o neonato. La solución de la avería es la sustitución del tubo, manguito o conector.
Monitorización respiratoria
Los movimientos respiratorios constan de una fase inspiratoria en que se produce la entrada de aire en los pulmones con el fin de proporcionar oxígeno al organismo y una fase espiratoria para eliminar el anhídrido carbónico producido durante la respiración. La respiración se detecta utilizando dos de los tres terminales de los electrodos y el cable de ECG. Se aplica a estos terminales una señal de excitación de bajo nivel y la variación de la impedancia torácica provocada por el esfuerzo para respirar es detectada y procesada para ser medida y presentada en pantalla. La frecuencia respiratoria se contabiliza mediante las contracciones torácicas registradas por minuto y el monitor también puede proporcionar la onda que caracteriza la respiración.
Valores normales de frecuencia respiratoria en función de la edad:

Comprobar que los electrodos no estén caducados ni secos, y la localización de estos en el cuerpo del paciente sea la correcta, con el fin de evitar errores de diagnóstico.
BIBLIOGRAFIA
1. Monitores para pacientes (Apuntes Electromedicina SEEIC), Xavier Pardell, 2012.
2. ARANGO ESCOBAR JJ. Manual Electrocardiografía . 5ª ed. Reimp. Medellín: CIB; 2005.
3. Costa Martorell J, Rodríguez Navarro M. Electrocardiografía básica. Madrid: Vector; 2009.
4. FERRY DR. ECG in 10 days. 2 nd ed. McGraw-Hill; 2007.




