Introducción a la fisiología
En este apartado se hará una breve introducción a la anatomía y fisiología del Sistema
Cardiovascular, así como a los términos del lenguaje biomédico más usuales en este campo.
Se denomina homeostasis el mantenimiento de unas condiciones casi constantes del medio interno (el medio interno es el “ líquido extracelular” del organismo, con el que todas sus células están en contacto), necesarias para el correcto funcionamiento de las células, y por lo tanto para la supervivencia del organismo. Todos los órganos y tejidos del organismo realizan funciones que colaboran al mantenimiento de estas condiciones constantes: los pulmones aportan el oxígeno que necesitan las células, el aparato digestivo los nutrientes, los riñones mantienen constantes las concentraciones de iones, se producen hormonas que deben actuar sobre otros tejidos del organismo…
Este funcionamiento “integrado” hace necesaria la presencia de un sistema que ponga en relación los diferentes órganos mediante el transporte del líquido extracelular. Ésta es la función principal que ejerce el sistema circulatorio: transporta la sangre en el interior de los vasos sanguíneos, y a nivel de los capilares permite el intercambio de líquido entre el plasma sanguíneo y el líquido intersticial que se encuentra en los espacios intercelulares.
El sistema cardiovascular contribuye además a la termorregulación o mantenimiento de una temperatura adecuada y estable del organismo, regulando la perfusión de las diferentes regiones.
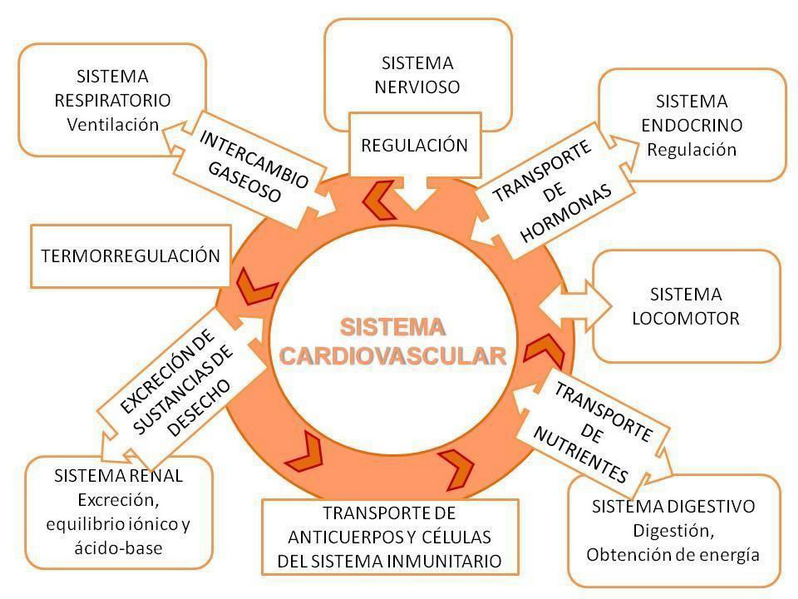
Por ello, podemos considerar que el sistema cardiovascular, cuya relación con todos los otros sistemas del organismo (ver figura 1) es vital, se encuentra en una posición central en la organización del organismo.
Figura 1. Funciones del sistema cardiovascular en relación con los diferentes sistemas del organismo
Estructura del sistema cardiovascular
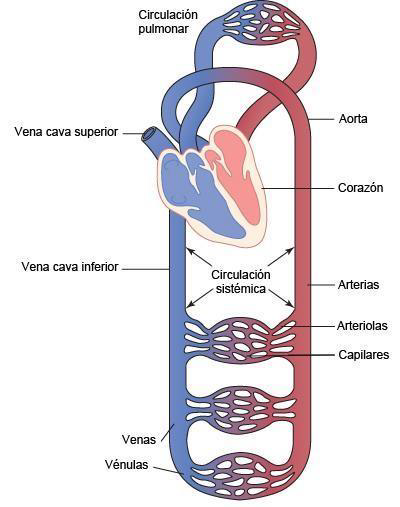
El sistema cardiovascular está formado por el corazón, que impulsa la sangre, y los vasos sanguíneos, que la distribuyen y canalizan de nuevo hacia el corazón, a modo de circuito (ver figura 2).
Los vasos sanguíneos son conductos que ejercen una función de conducción y reservorio, pueden regular su capacidad y almacenar un volumen variable de sangre. Los hay de diferentes tipos, según su situación (vasos aferentes al corazón o eferentes), o su diámetro.
Las arterias son los vasos eferentes, que transportan la sangre desde el corazón hacia la periferia (los tejidos). Tienen un calibre descendente, desde la arteria aorta, que es la mayor, hasta las arteriolas.
Los capilares son los vasos más pequeños, desde los cuales se producen los intercambios con los tejidos. La mayoría de las células se encuentran a menos de 50 micras de un capilar.
Las venas son los vasos aferentes, es decir los que van de los tejidos al corazón, con un diámetro creciente a medida que van confluyendo.
Figura 2. Esquema que muestra los diferentes tipos de vasos sanguíneos y su relación con el corazón
La sangre circula por este circuito, compuesta por un líquido, el plasma, que contiene diversas sustancias, eritrocitos (células que han perdido su núcleo y que contienen un pigmento, la hemoglobina, cuyo grupo hemo tiene mucha afinidad por el O2 y que permite su transporte), plaquetas, y células del sistema inmunitario o leucocitos, de diversos tipos.
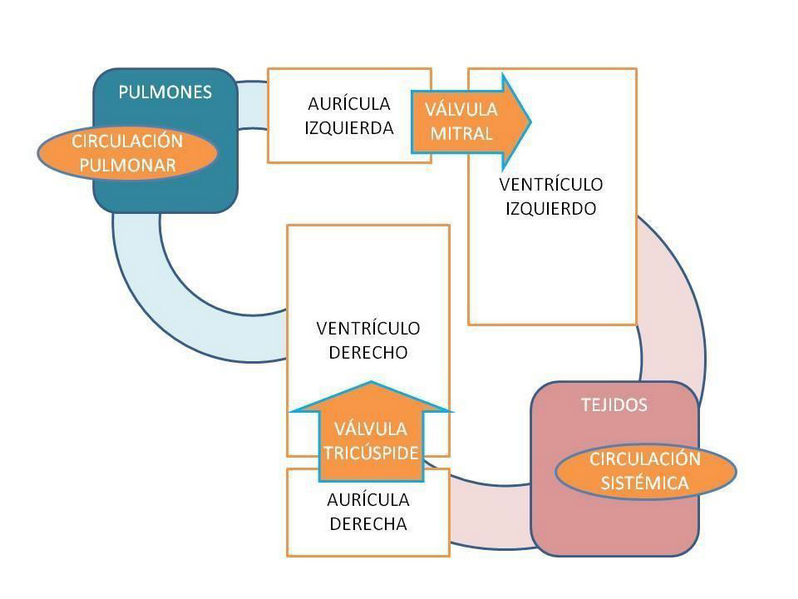
Se establecen dos circuitos: la circulación pulmonar o menor, que tiene como bomba el ventrículo derecho y lleva la sangre a los pulmones para que se produzca el intercambio gaseoso, y la circulación mayor, o sistémica, que tiene como bomba el ventrículo izquierdo y es la que llega a todos los tejidos del organismo.
El corazón está dotado de automatismo, o capacidad de generar impulsos que mantienen su función. Por ello el latido cardíaco es independiente de la acción del sistema nervioso (aunque éste interviene, al igual que los agentes humorales y locales, en su regulación).
Anatomía cardíaca y funcionamiento del corazón
Situación
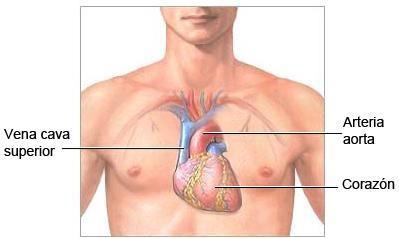
El corazón es un órgano muscular hueco que está situado en la región denominada mediastino medio: en la parte central del tórax, entre los dos pulmones y apoyado sobre la porción central del diafragma (ver figura 3). En su porción inferior está ligeramente inclinado hacia el lado izquierdo.
El corazón tiene forma de cono aplanado. El vértice (formado por el ventrículo izquierdo) se dirige hacia abajo, delante y a la izquierda. La base está situada en la región posterior y superior. Corresponde a la aurícula izquierda, y se continúa con los vasos sanguíneos arteriales y venosos (arterias aorta y pulmonar, venas pulmonares y cava).
Figura 3. Situación del corazón en el mediastino
Cavidades cardíacas
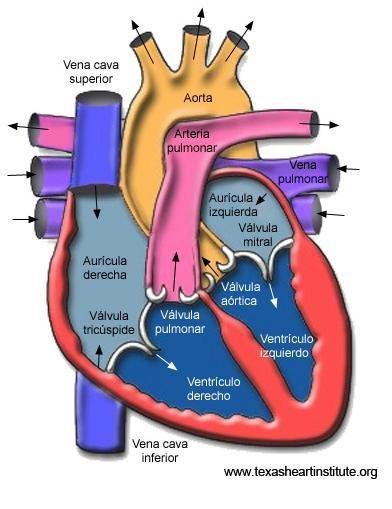
El corazón está formado por cuatro cavidades: dos aurículas y dos ventrículos (ver figura
4). Los tabiques que las separan originan los surcos que se pueden apreciar desde el exterior
(surco coronario y surcos interventriculares anterior y posterior).
La aurícula derecha recoge la sangre procedente de las dos venas cavas y del seno coronario, y comunica mediante la válvula tricúspide (constituida por tres valvas) con el ventrículo derecho. El ventrículo derecho constituye la mayor parte de la cara anterior del corazón, y de él sale la sangre (a través de la válvula pulmonar) a la arteria pulmonar.
La aurícula izquierda se sitúa por detrás de la derecha, formando la mayor parte de la base del corazón. Recibe en su cara posterior las cuatro venas pulmonares y por delante comunica con el ventrículo izquierdo a través de la válvula mitral (constituida por dos valvas). Éste desemboca en la arteria aorta (la más gruesa del organismo) a través de la válvula aórtica. La pared del ventrículo izquierdo es tres veces más gruesa que la del derecho.
En el adulto sano, no existe ninguna comunicación entre la mitad derecha y la mitad izquierda del corazón.
Figura 4. Cavidades cardíacas
El miocardio
La pared del corazón está formada por tres capas:
El miocardio constituye la capa “activa”. Es tejido muscular, formado por fibras contráctiles, y contiene además fibras diferenciadas que constituyen el sistema encargado de la formación y conducción de estímulos.
La capa externa es el pericardio, una membrana fibrosa no extensible
La capa interna o endocardio es una envoltura fibrosa que tapiza el interior de las cavidades. Evita que la sangre se coagule.
Músculo cardíaco: el miocardio
El corazón está formado por tres tipos principales de músculo cardíaco: músculo auricular, músculo ventricular y fibras musculares especializadas de excitación y de conducción. El músculo auricular y ventricular se contrae de manera muy similar al músculo esquelético, excepto que la duración de la contracción es mucho mayor. Por el contrario, las fibras especializadas de excitación y de conducción se contraen sólo débilmente porque contienen pocas fibrillas contráctiles; en cambio, presentan descargas eléctricas rítmicas automáticas en forma de potenciales de acción o conducción de los potenciales de acción por todo el corazón, formando así un sistema excitador que controla el latido cardíaco.
El tejido muscular del miocardio está compuesto por células fibrosas estriadas, que se unen a unas a las otras por sus extremidades de manera que forman un todo (sincitio) para contraerse simultáneamente.
El tejido muscular es más abundante en el ventrículo izquierdo, que debe ejercer el trabajo de expeler la sangre a todo el organismo, que en el derecho, que sólo debe impulsar la sangre de la circulación pulmonar. Esto se refleja en el diferente grosor de las paredes.
Válvulas cardíacas
Las válvulas están formadas por pliegues del endocardio que se reflejan sobre un soporte de tejido fibroso. Tienen una porción unida a la pared y el resto queda libre hacia el centro del orificio. Existen válvulas entre las aurículas y los ventrículos, y en el nacimiento de las grandes arterias. La figura 5 muestra su situación y dirección de apertura.
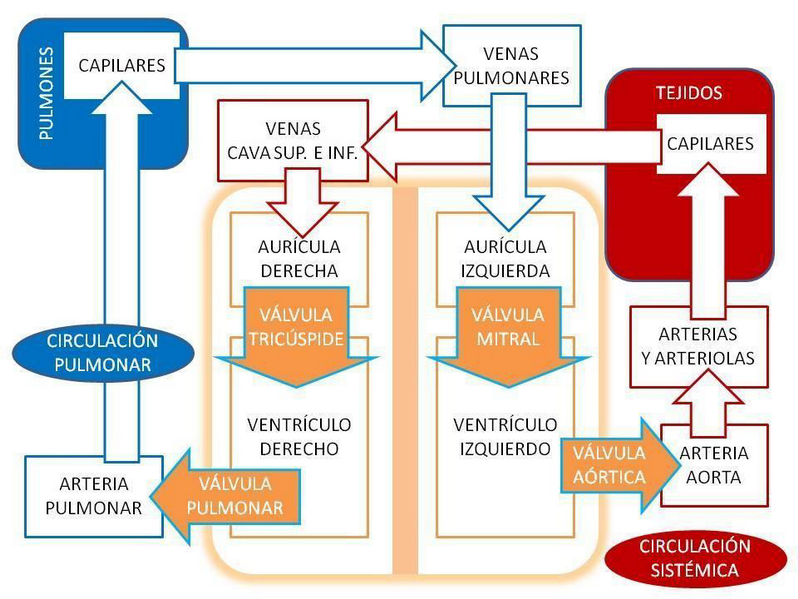
Su función es facilitar el paso de la sangre de una cavidad a otra y hacia las arterias, con el mínimo de esfuerzo para el miocardio, y evitar que refluya. Garantizan que la corriente sanguínea siga siempre la dirección correcta. Tienen por ello una gran importancia en el sistema cardiovascular.
Las válvulas aurículo-ventriculares se encuentran como su nombre indica en la unión entre las aurículas y los ventrículos. La derecha, llamada válvula tricúspide, está formada por tres valvas, mientras que la izquierda, denominada válvula mitral sólo consta de dos. Su movimiento depende de la presión en el ventrículo. Cuando la válvula está abierta, las valvas se aproximan a las paredes ventriculares y permiten pasar libremente la sangre de la aurícula al ventrículo, hasta su llenado. Cuando aumenta la presión ventricular, en el momento de la sístole, se alejan de las paredes y se cruzan entre sí por sus márgenes libres, ocluyendo el cierre del orificio e impidiendo con ello el reflujo de la sangre desde el ventrículo a la aurícula.
Los orificios arteriales están provistos de válvulas llamadas semilunares o sigmoides. Se trata de las válvulas aórtica y pulmonar. Dejan pasar la sangre, y al final de la sístole, con el reflujo de la sangre, se separan de las paredes y se unen cerrando el orificio. Con ello impiden que la sangre vuelva a la cavidad ventricular.
Los trastornos de las válvulas son la estenosis (no se abren completamente) y la insuficiencia (no ocluyen totalmente el orificio), que causan diversas alteraciones en el flujo de la sangre.
Figura 5. Representación esquemática de la circulación sanguínea, muestra el sentido de circulación y la situación de las diferentes válvulas
Irrigación del corazón
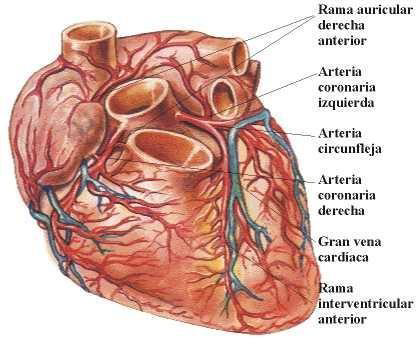
La irrigación del corazón está a cargo de las arterias coronarias (figura 6). Dada la importancia vital del corazón, la obstrucción de una de estas arterias, que conlleva una disminución o cese del aporte de oxígeno y de glucosa al miocardio, puede tener consecuencias muy graves.
Figura 6. Principales arterias y venas del corazón
Circulación de la sangre
La circulación de la sangre se realiza en dos circuitos separados: circulación sistémica o mayor y circulación pulmonar o menor (figura 7). La sangre, por la acción de las válvulas, se desplaza siempre en el mismo sentido, impulsada por el corazón. De éste sale hacia los tejidos conducida por las arterias, que se van ramificando, llega a los capilares situados en los diferentes tejidos, estableciendo intercambios de diferentes sustancias con ellos. A continuación vuelve al corazón por las venas, que van confluyendo.
Figura 7. Circulación pulmonar y sistémica
El corazón como bomba
Ciclo cardíaco
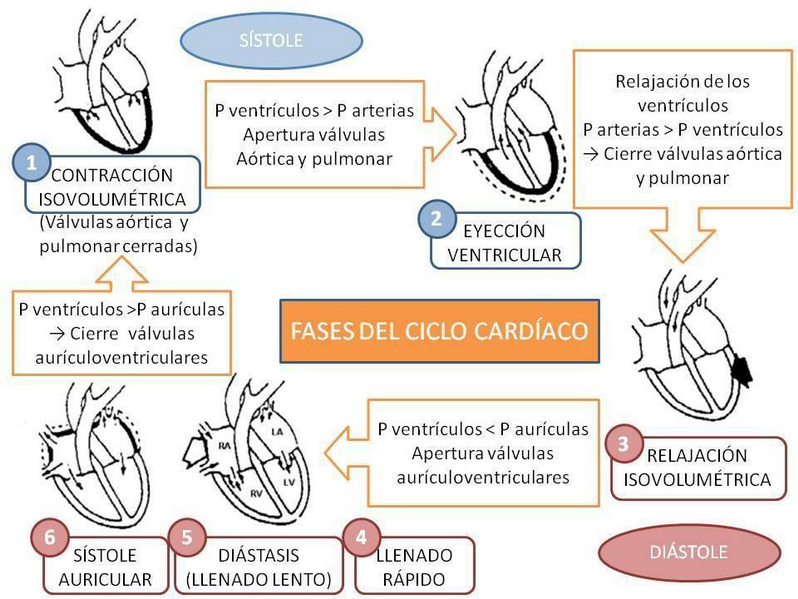
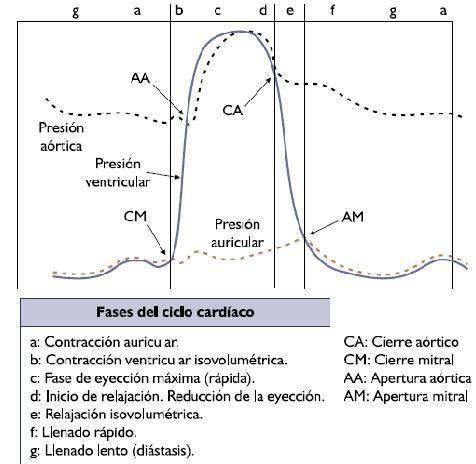
Se denomina ciclo cardíaco al conjunto de una sístole (el corazón se contrae expulsando la sangre que contienen los ventrículos hacia las arterias) y una diástole (al relajarse se vuelve a llenar de sangre). La figura 8 representa las diferentes fases mecánicas del ciclo cardíaco.
Esta actividad mecánica ocurre a consecuencia de la actividad eléctrica del corazón, que se produce de forma autónoma y rítmica, como veremos en el siguiente tema.
La figura 9 muestra cómo las diferencias de presión causan la apertura y cierre de las diferentes válvulas.
Fases del ciclo cardíaco:
Sístole cardíaca: es el período del ciclo cardíaco en el que el ventrículo se contrae y tiene lugar la eyección ventricular (salida de la sangre del ventrículo). Comienza cuando se cierran las válvulas aurículoventriculares, en el momento en que, tras la sístole auricular, la presión en el ventrículo es mayor que la presión en la aurícula (primer tono cardíaco) y termina cuando se cierran las sigmoideas (segundo tono). Consta de dos fases:
período de contracción isovolumétrica: desde que se cierran las válvulas aurículoventriculares hasta que se abren las sigmoideas. El volumen de sangre intraventricular no varía, ya que al no estar abiertas las válvulas sigmoideas la sangre no puede ser expulsada en ninguna dirección.
período de eyección ventricular: comienza cuando la presión intraventricular supera la presión de la aorta y la arteria pulmonar, y se abren por ello las válvulas aórtica y pulmonar. Al principio es muy rápida y luego algo más lenta. En condiciones normales, la válvula aórtica se abre después y se cierra antes que la pulmonar.
Diástole ventricular: es el periodo de relajación durante el cual tiene lugar el llenado ventricular (período de repleción ventricular). La relajación de los ventrículos hace que disminuya la presión en su interior, por lo que al inicio de esta fase la presión en la aorta y en la arteria pulmonar supera la intraventricular, y esto hace que se cierren las válvulas aórtica y pulmonar. El cierre de las válvulas no es instantáneo, produciéndose cierta cantidad de reflujo (flujo negativo en la gráfica, que indica la inversión de su sentido). Consta de cuatro fases:
período de relajación isovolumétrica: Desde que se cierran las válvulas sigmoideas hasta que se abren las aurículoventriculares. En esta fase el volumen de sangre de los ventrículos no varía.
fase de llenado rápido: comienza cuando la presión intraventricular se hace inferior a la auricular, y se abre la válvula aurículoventricular correspondiente. Se inicia el llenado ventricular.
fase de llenado lento (diástasis): el ventrículo se sigue llenando pero de forma más lenta.
llenado de la contracción auricular: se produce por la sístole auricular, y aumenta un 15-20% el volumen de sangre en el ventrículo, lo que se traducirá en una mayor fuerza de contracción (por la ley de Frank-Starling).
Figura 8. Fases mecánicas del ciclo cardíaco
Figura 9. Apertura y cierre de las válvulas en función de las presiones a lo largo del ciclo cardíaco
Bases celulares de la contracción cardíaca
Las fibras musculares tienen unas propiedades que las diferencian de los otros tipos celulares y que les permiten contraerse para realizar su función. Se caracterizan por su:
excitabilidad: son estimulables, es decir que responden a la llegada de un potencial de acción a través de una célula vecina
contractilidad-inotropismo: son capaces de acortar su longitud desarrollando fuerza
refractariedad: después de contraerse entran en un período de “ recuperación” durante el cual no responden a los estímulos
La contracción muscular transforma energía química (resultante de la digestión de los alimentos, y previamente almacenada en el organismo en forma de ATP) en energía mecánica. El metabolismo miocárdico es básicamente aerobio (es decir que necesita oxígeno para realizarse). Degrada substratos (principalmente la glucosa, pero también es capaz de utilizar ácidos grasos o el ácido láctico), produciendo energía que se deposita en forma de fosfocreatina y ATP, que luego liberará la ATPasa.
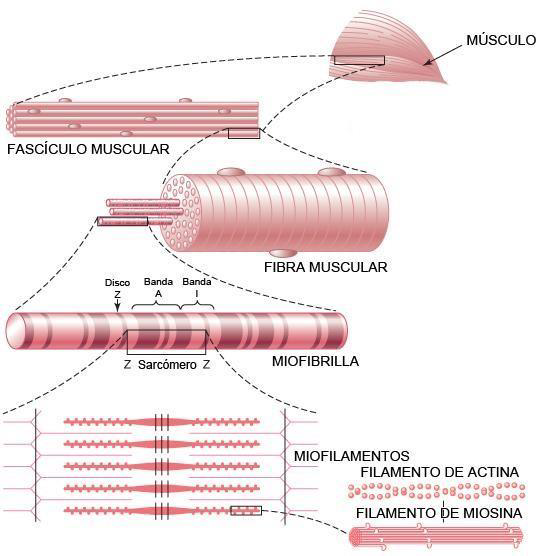
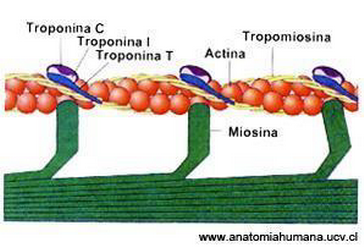
El miocardio está formado por células musculares estriadas, que contienen muchas fibrillas paralelas (figura 10). Cada fibrilla está formada por estructuras que se repiten en serie, los sarcómeros, que son la unidad de contracción muscular. Los sarcómeros contienen filamentos finos y filamentos gruesos. Los filamentos finos están formados por una doble hélice con dos moléculas de actina (proteína sin actividad enzimática), además de tropomiosina y troponina.
Los filamentos gruesos están formados por miosina, proteína de gran peso molecular que tiene una parte alargada y otra parte globular, con actividad ATPasa (es decir capaz de realizar la hidrólisis de la molécula de adenosina trifosfato para obtener energía), que interacciona con la actina.
En el músculo relajado, la tropomiosina impide la interacción entre la actina y la miosina.
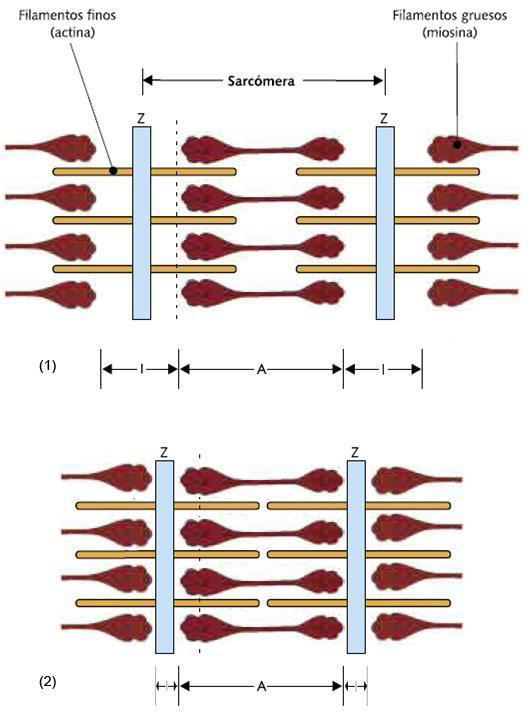
El acortamiento simultáneo de los sarcómeros del miocardio, fenómeno que observamos como contracción del miocardio, se debe a que las proteínas filamentosas actina y miosina se deslizan una sobre otra, acortando el sarcómero (figura 11).
En el microscopio, alternan bandas oscuras (A) y bandas claras (I), de ahí la denominación de “músculo estriado”. En las bandas A hay filamentos finos y filamentos gruesos; en las bandas I, sólo hay filamentos finos. En el centro de cada banda I hay una línea oscura (línea Z), punto de unión entre los filamentos finos de un sarcómero con los del sarcómero adyacente. Cada sarcómero está delimitado por dos líneas Z. En el centro de la banda A hay una línea (línea M), hacia donde están orientadas las partes globulares de la miosina.
Durante la contracción, la longitud de los filamentos no varía sino que se producen interacciones entre los filamentos de miosina y los de actina, de tal forma que los de actina se deslizan hacia el centro de la banda A. Por lo tanto, durante la contracción la banda A no varía de longitud, mientras que la banda I se acorta y las líneas Z se aproximan entre sí, acortándose por lo tanto los sarcómeros.
Figura 10. Organización del músculo, desde el nivel macroscópico al nivel molecular
Figura 11. Músculo estriado en reposo (1) y durante la contracción (2). Se observa el acortamiento de los sarcómeros a expensas de la banda I
Acoplamiento excitación (despolarización de la membrana)- contracción
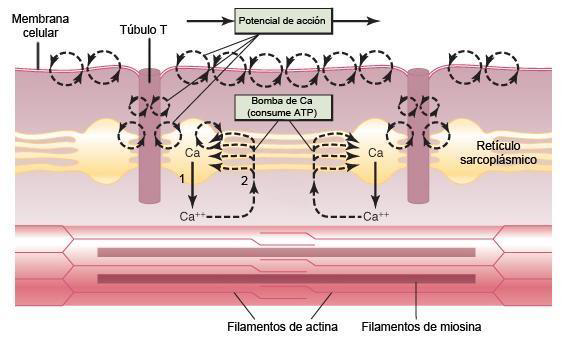
La membrana de la célula muscular o sarcolema, tiene unas invaginaciones hacia el citosol denominadas túbulos transversales o “ sistema T”, que penetran en la fibrilla contactando con el retículo sarcoplásmico, donde se almacenan abundantes iones Ca2+ (figura 12).
Cuando se produce un potencial de acción, pasa al túbulo T. Se genera un flujo de corriente que abre los canales de calcio del retículo sarcoplásmico, produciendo la salida masiva de calcio al citosol (1).
La contracción se mantiene mientras haya una concentración elevada de calcio. Para que cese es necesaria la acción de una bomba de calcio que actúa continuamente y que está situada en las paredes del retículo sarcoplásmico. Esta bomba retira el calcio del citosol (2)y lo devuelve al retículo sarcoplásmico.
Figura 12. Acoplamiento excitación-contracción en el músculo, que muestra: 1) un potencial de acción que da lugar a la liberación de iones calcio desde el retículo sarcoplásmico y, posteriormente, 2) recaptación de los iones calcio por una bomba de calcio
El calcio es un mensajero fundamental en la contracción cardíaca: una vez en el citoplasma, se une a la troponina C (ver figura 13) e induce un cambio en su conformación, de tal forma que la tropomiosina deja de impedir la interacción entre la actina y la miosina, se desplaza la actina hacia el centro de la banda A y así la sarcómera se acorta y el músculo se acorta y se contrae. En cada contracción, la actina y la miosina interaccionan y se disocian muchas veces.
La hidrólisis del ATP se emplea en realidad para la disociación de la actina y la miosina en la relajación muscular, y no para la contracción, que tiene lugar cuando la miosina libera el ADP. En la repolarización, el retículo sarcoplásmico vuelve a capturar el calcio, por un mecanismo que de nuevo consume energía (ATP); así, el calcio se separa de la troponina C y la tropomiosina vuelve a impedir la interacción actina-miosina.
Figura 13. Proteínas que constituyen los miofilamentos
Mecanismos de la contracción cardíaca
Ley de Frank-Starling: relación longitud-tensión
La tensión desarrollada por una fibra muscular al contraerse está en relación directa con la longitud inicial de la fibra, hasta llegar a un límite a partir del cual aumentos de la longitud inicial de la fibra no conseguirán aumentar la fuerza contráctil de la misma, sino disminuirla. Es decir: cuanto más se distendido se halla el músculo, más fuerza es capaz de desarrollar.
De otra forma, relaciona la precarga (volumen telediastólico, volumen máximo de sangre que alberga el corazón, del que depende la longitud de la fibra pues cuanto más “ lleno” más “estiradas” están las fibras) con el volumen sistólico de eyección: dentro de límites fisiológicos, el corazón bombea toda la sangre que le llega procedente de las venas.
La sangre
La sangre se compone de plasma, componente líquido de la sangre que corresponde al 55% de su composición, y de elementos formes (células y fragmentos celulares) que representan el 45% restante. Estos porcentajes varían según la edad, sexo…
Se denomina hematocrito al porcentaje de glóbulos rojos sobre el total del volumen sanguíneo, y es uno de los factores que determinan la viscosidad de la sangre. Para medirlo se introduce la sangre en un tubo capilar y se centrifuga, a continuación se mide la longitud total de la muestra y el largo que ocupan los glóbulos rojos (fácilmente distinguibles por su color), y se calcula el porcentaje que representan.
- Plasma: está constituido por un 91% de agua y un 9% de materiales disueltos (proteínas, electrolitos, glucosa, iones, gases como el CO2, etc.) Elementos formes son: eritrocitos, leucocitos y trombocitos. Son células o fragmentos celulares.
- Eritrocitos o glóbulos rojos: discos bicóncavos de cerca de 7 μm de diámetro. No tienen núcleo, éste se pierde durante su maduración. Son los responsables del transporte de oxígeno, que se une al grupo hemo de la hemoglobina. Hay 4-5 millones/mm3 de sangre.
- Leucocitos o glóbulos blancos: Son células completas, con núcleo, de mayor tamaño y menos numerosas que los eritrocitos (5000 a 10000/mm3). Pertenecen al sistema inmunitario, que tiene funciones de protección del organismo. Se clasifican en 2 tipos según criterios morfológicos (presencia o ausencia de gránulos en el citoplasma): granulocitos (Neutrófilos , eosinófilos y basófilos) y agranulocitos (Linfocitos y Monocitos).
- Trombocitos o plaquetas: son estructuras provenientes de la fragmentación de los megacariocitos, su función es evitar la pérdida de sangre. Para ello actúan de dos formas: formando un tapón plaquetario por agregación, y estimulando la coagulación sanguínea con los factores de coagulación que contienen. Los valores normales son 150 000 a 300 000 plaquetas por mm3.
Volumen sanguíneo medio:
Sangre: Hombres 67.8 ml/kg, Mujeres 62.3 ml/kg;
Plasma: Hombres 34.2 ml/kg, Mujeres 36.6 ml/ kg
pH sanguíneo 7.36-7.44
Densidad sangre: Hombres 1052-1060, Mujeres 1050-1056
Viscosidad: Sangre Total 4.7, Suero 1.6, Plasma 1.8
Hematíes (millones/mm3 ): Hombres 5.1, Mujeres 4.5
Hematocrito: Hombres 46, Mujeres 41
Leucocitos: 5.000-10.000/mm3
Plaquetas: 150.000-350.000/mm3
Coagulación de la sangre
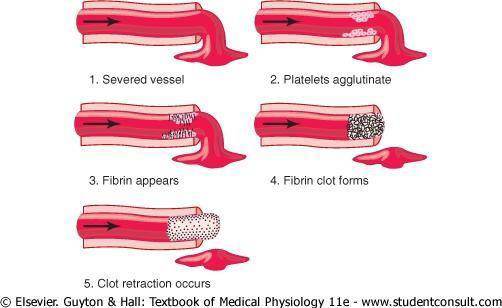
La hemostasia es la prevención de la pérdida de sangre. Siempre que se corta o se rompe un vaso, se llega a la hemostasia por varios mecanismos (ver figura 14):
1. El espasmo vascular: el músculo liso de la pared del vaso se contrae y reduce el flujo sanguíneo, como respuesta al estímulo del traumatismo en el vaso.
2. La formación de un tapón de plaquetas: las plaquetas son capaces de adherirse de forma selectiva a las porciones de endotelio (capa interior de los vasos sanguíneos) dañadas, y contienen diversas sustancias (calcio, factores de coagulación, factores de crecimiento, factor estabilizador de fibrina, enzimas que forman ATP y ADP, proteínas contráctiles…) que intervienen en la hemostasia directamente o favoreciendo la coagulación o la reparación de los vasos.
Cuando entran en contacto con el endotelio dañado, las plaquetas se vuelven adherentes, se hinchan y liberan sustancias que atraen a otras plaquetas que se agregan. Finalmente quedarán unidas por hebras de fibrina producidas en la coagulación.
3. La formación de un coágulo sanguíneo: se inicia por las sustancias liberadas por el endotelio lesionado y las plaquetas, si la rotura no es muy grande se tapona en tres a seis minutos. La fibrina forma una red que atrapa plaquetas y células sanguíneas y las “compacta”. Más tarde se contrae el coágulo liberando el líquido que contiene, el suero.
Cuando se inicia la coagulación, se entra en un proceso de retroalimentación positiva, que hace que el coágulo continúe creciendo hasta que se deje de perder sangre.
4. La proliferación de tejido fibroso en el coágulo para cerrar el agujero en el vaso de forma permanente: horas después empiezan a crecer fibroblastos y reparan la pared dañada.
Figura 14. Proceso de coagulación en un vaso sanguíneo traumatizado
Vemos que la coagulación es un importante sistema defensivo para el organismo, ya que una pérdida de sangre puede llegar a resultar muy grave, pero en algunos casos puede causar problemas.
En condiciones normales, la sangre en circulación no se coagula, ya que contiene sustancias que inhiben la coagulación. Este mecanismo sólo debería ponerse en marcha cuando se produce un daño en una pared vascular.
La coagulación se puede iniciar en otras situaciones: cuando hay un traumatismo de la sangre (que se puede producir si circula en régimen turbulento), cuando el flujo sanguíneo es excesivamente lento, o cuando entra en contacto con elementos que no están habitualmente en el vaso sanguíneo, como el colágeno, al entrar en contacto con una superficie rugosa…
En estos casos se puede producir un coágulo anormal, llamado trombo. Una vez que se ha constituido, el flujo sanguíneo lo puede desprender y arrastrar, entonces fluye libremente con la sangre y se denomina émbolo. Los émbolos pueden taponar arterias en el cerebro, los riñones, los pulmones o cualquier otro lugar, por lo que es importante prevenir su aparición.
Un coágulo también puede obstruir un catéter e inutilizarlo, haciendo necesaria su sustitución. Por ello se utiliza diversas sustancias (anticoagulantes):
Si se trata de conservar una muestra de sangre sin que se coagule, se puede utilizar contenedores cuya pared está recubierta de silicona: en este caso la sangre tarda una hora o más en coagularse, mientras que en un tubo de ensayo de vidrio tarda unos 6 minutos.
El calcio iónico es necesario para la coagulación sanguínea, por ello cuando se necesita evitar la coagulación de una muestra de sangre, por ejemplo, se puede utilizar iones citrato,
que desioniza el calcio y tiene la ventaja de no ser tóxico, por lo que se puede introducir en el organismo en pequeñas cantidades, o ion oxalato, que hace que precipite.
También se puede utilizar heparina, una sustancia que está presente en la sangre en muy pequeñas cantidades, para aumentar el tiempo que tarda la sangre en coagularse.
En el caso de las prótesis (por ejemplo, las válvulas artificiales) es muy importante que sean totalmente lisas y de materiales químicamente inertes, y es necesario que el paciente tome un anticoagulante de forma permanente, al igual que ocurre con los pacientes con fibrilación auricular y otras patologías que producen estasis o flujos turbulentos.
En cuanto a los catéteres, es importante mantenerlos limpios realizando lavados, por ejemplo con suero fisiológico, y llenándolos con una solución de heparina para mantenerlos permeables.
Bibliografía
Guyton. Tratado de Fisiología Médica. 11Ed. Elsevier España. Manual de Patología General. S. de Castro del Pozo. 5º Ed. Masson. Manual CTO - Cardiologia y Cirugia Cardiovascular 6º Ed.
Figuras 2, 10, 12 adaptadas de: Guyton. Textbook of Medical Physiology. Elsevier
Figuras 9, 11 adaptadas de: Manual CTO - Cardiologia y Cirugia Cardiovascular
Revisión realizada por: Laura Aguilera Barquier. (Enfermera Hospital de la Vall d’ Hebron.)
Xavier Pardell Peña (técnico electromedicina)