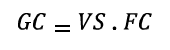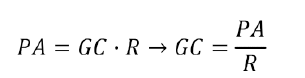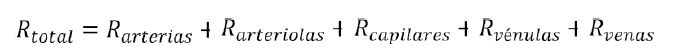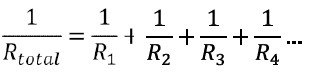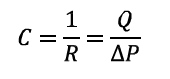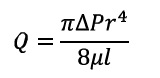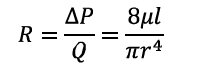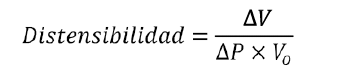Hemodinámica
En este tema se definirán las variables que miden los sistemas de instrumentación en el sistema cardiovascular, explicándolas desde el punto de vista biomédico. Asimismo se estudiarán las características físicas del flujo de la sangre en los vasos sanguíneos, y finalmente se explicarán los fenómenos acústicos generados por la actividad cardíaca.
Para el estudio de las características del flujo de sangre a través del sistema cardiovascular se hará una analogía con un circuito eléctrico, que puede resultar útil para comprender su funcionamiento. Debemos tener en cuenta sin embargo que al tratarse de un organismo vivo tiene características que hacen difícil encontrar un modelo adecuado para su estudio: los vasos conductores no son rígidos y poseen en cada porción características diferentes, están sujetos como el resto del sistema a la regulación por el sistema endocrino y nervioso, su funcionamiento se adapta a las necesidades del organismo en cada momento…
Definiciones
Hemodinámica: Estudio de los aspectos físicos de la circulación sanguínea, incluidas la función cardíaca y la fisiología vascular periférica. Se puede definir también como el estudio de los movimientos de la sangre y de las fuerzas que los impulsan.
Gasto cardíaco (GC) o volumen minuto cardíaco:
Volumen de sangre que el ventrículo izquierdo bombea en un minuto, y es igual al volumen sistólico VS del ventrículo izquierdo multiplicado por la frecuencia cardíaca FC (unos 5 l/min en adultos sanos).
Índice cardíaco:
Gasto cardíaco por cada m2 de superficie corporal (para hacerlo estándar e independiente del tamaño del individuo).
Frecuencia cardíaca:
Número de latidos cardíacos por minuto. Depende del individuo (edad, etc…) y, al igual que la fuerza de contracción, de las necesidades del organismo en ese momento (aumenta en el ejercicio…).
El volumen sistólico de eyección del ventrículo izquierdo: volumen de sangre que bombea el ventrículo izquierdo en cada sístole.
Fracción de eyección (FE):
Es el porcentaje de volumen que el ventrículo izquierdo consigue bombear del total que contiene justo antes de la contracción, es decir, al final de la diástole. En condiciones normales debe encontrarse entre 60-75%.
Flujo sanguíneo:
Volumen de sangre que atraviesa la sección transversal de un vaso por unidad de tiempo. Expresable también como el producto del área atravesada por la velocidad de la sangre
Presión Sanguínea:
Resultante de la fuerza que ejerce la sangre sobre las paredes de los vasos o cavidades que la contienen.
Presión arterial (PA):
depende del producto del GC por la resistencia vascular R (resistencia de los vasos periféricos):
Número de latidos cardíacos por minuto. Depende del individuo (edad, etc…) y, al igual que la fuerza de contracción, de las necesidades del organismo en ese momento (aumenta en el ejercicio…).
El volumen sistólico de eyección del ventrículo izquierdo: volumen de sangre que bombea el ventrículo izquierdo en cada sístole.
Fracción de eyección (FE):
Es el porcentaje de volumen que el ventrículo izquierdo consigue bombear del total que contiene justo antes de la contracción, es decir, al final de la diástole. En condiciones normales debe encontrarse entre 60-75%.
Flujo sanguíneo:
Volumen de sangre que atraviesa la sección transversal de un vaso por unidad de tiempo. Expresable también como el producto del área atravesada por la velocidad de la sangre
Presión Sanguínea:
Resultante de la fuerza que ejerce la sangre sobre las paredes de los vasos o cavidades que la contienen.
Presión arterial (PA):
depende del producto del GC por la resistencia vascular R (resistencia de los vasos periféricos):
Presión sistólica:
Presión arterial máxima, que se alcanza en la fase de sístole del ciclo cardíaco.
Presión diastólica:
Presión arterial mínima, correspondiente a la fase de diástole.
Presión arterial media:
Responde a la siguiente ecuación:
Características físicas de la circulación
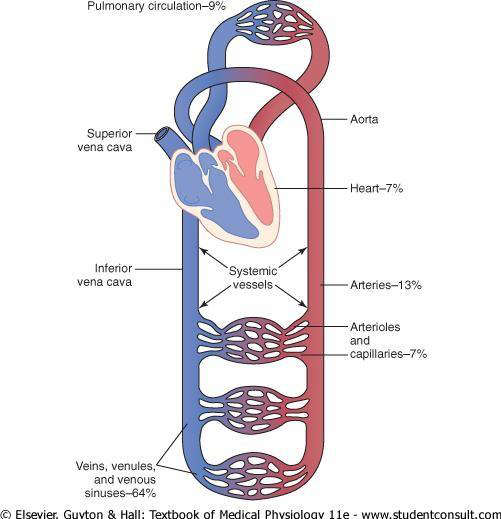
La circulación (figura 1), como hemos visto en el tema de introducción al sistema cardiovascular, se divide en circulación sistémica o mayor y circulación pulmonar.
Ambos circuitos utilizan el corazón como bomba, y constan de diferentes tipos de vasos sanguíneos con características y funciones diferenciadas:
Figura 1. Distribución de la sangre (en porcentaje de la sangre total) en los distintos componentes del sistema circulatorio
Arterias:
Su función es transportar la sangre a una presión elevada a los tejidos. Por esta razón, las arterias tienen paredes vasculares fuertes y la sangre fluye con rapidez en las mismas. La contribución de las grandes arterias a las resistencias es escasa, y tienen una importante función en el sistema ya que hacen que el flujo que en principio era intermitente se haga prácticamente continuo
Arteriolas:
Son las últimas ramas pequeñas del sistema arterial y actúan como conductos de control a través de los cuales la sangre pasa a los capilares. La arteriola tiene una fuerte pared muscular que puede cerrar la arteriola completamente o dilatarla varias veces, lo que le da capacidad de alterar enormemente el flujo sanguíneo que llega a los capilares en respuesta a las necesidades de los tejidos.
Capilares:
Su función es intercambiar líquidos, nutrientes, electrólitos, hormonas y otras sustancias entre la sangre y el líquido intersticial. Para esta función, las paredes de los capilares son muy delgadas y poseen numerosos poros capilares diminutos permeables al agua y otras moléculas pequeñas.
Vénulas:
Son las encargadas de recoger la sangre en los capilares y gradualmente confluyen para formar venas cada vez mayores.
Venas:
Actúan como conductos de transporte de la sangre desde los tejidos hasta el corazón, además de servir como reservorio fundamental de la sangre. Debido a que la presión de la sangre en el sistema venoso es muy baja, las paredes de las venas son delgadas. Pueden contraerse o dilatarse (son muy distensibles) y actuar como un reservorio controlable de sangre adicional en pequeña o en gran cantidad, dependiendo de las necesidades de la circulación.
La figura 1 muestra el porcentaje del volumen total de sangre presente en las distintas partes de la circulación. Como se observa, aproximadamente el 84% del volumen sanguíneo del cuerpo se está en circulación sistémica, y el 16% en el corazón y los pulmones.
Del 84% del total presente en circulación sistémica, un 64% se encuentra en las venas, un 13% en las arterias y un 7% en las arteriolas sistémicas y los capilares. El corazón contiene el 7% de la sangre y los vasos pulmonares el 9%.
Si todos los vasos sistémicos de cada tipo se pusieran juntos, sus áreas transversales totales aproximadas serían las mostradas en la tabla 1.
Obsérvese las áreas transversales mucho mayores de las venas que de las arterias, unas cuatro veces mayor. Esto explica el gran almacén de sangre del sistema nervioso en comparación con el sistema arterial.
Debido a que el flujo volumétrico (o caudal) que fluye es el mismo para cada segmento de la circulación (volumen de sangre que atraviesa el segmento por minuto), la velocidad del flujo sanguíneo es inversamente proporcional a su área transversal. Calculemos a continuación la velocidad de la sangre al atravesar la arteria aorta y los capilares, suponiendo condiciones de reposo donde el flujo sanguíneo en de 5 litros/min.
Nótese cómo la sangre en los capilares fluye 1000 más lenta que en la arteria aorta. Sin embargo, debido a que la longitud de los capilares es de sólo 0.3 mm a 1 mm, la sangre permanece en los capilares entre de 1 a 3 segundos aproximadamente. Éste es un hecho sorprendente, porque toda la difusión de los nutrientes y los electrólitos que tiene lugar a través de las paredes de los capilares se produce en este tiempo extremadamente corto.
Presiones en los diferentes sectores de circulación
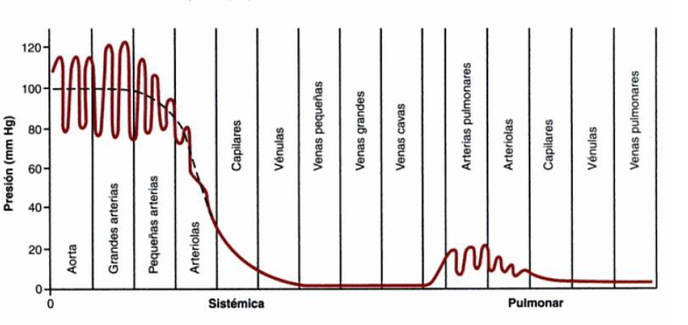
Debido a que el corazón bombea la sangre a la aorta de forma continua, la presión en este vaso es elevada, de 100 mm Hg de media (figura 2). Además, debido a que el bombeo del corazón es pulsátil, la presión arterial fluctúa entre:
Presión sistólica (presión máxima), de 120 mm Hg.
Presión diastólica (presión mínima), de 80 mm Hg.
Como se observa en la figura 2, a medida que la sangre fluye por los restantes vasos de la circulación sistémica, su presión va disminuyendo de forma progresiva, hasta aproximadamente 0 mm Hg cuando alcanza la desembocadura de las venas cavas en la aurícula derecha del corazón.
La presión de los capilares sistémicos varía desde los 35 mm Hg (cerca de los extremos arteriolares), hasta niveles tan bajos como 10 mm Hg (cerca de los extremos venosos), pero su presión funcional media es aproximadamente 17 mm Hg, una presión suficientemente baja para que poca cantidad de plasma atraviese los capilares porosos, aunque los nutrientes puedan difundir con facilidad a las células tisulares.
Obsérvese, en el extremo izquierdo de la figura 2, las respectivas presiones de las diferentes partes de la circulación pulmonar. En las arterias pulmonares la presión es pulsátil, igual que en la aorta, aunque de nivel menor, con una presión sistólica de unos 25 mm Hg y una presión diastólica de 8 mm Hg, con una presión arterial media de sólo 16 mm Hg. La presión capilar pulmonar es sólo 7 mm Hg. Sin embargo, el flujo sanguíneo total que atraviesa los pulmones cada minuto (caudal) es el mismo que el de la circulación sistémica. Esto hace que la velocidad sea también pequeña. Las bajas presiones del sistema pulmonar son adecuadas respecto a las necesidades de los pulmones, porque en los capilares pulmonares todo lo que se precisa es exponer la sangre al oxígeno y a otros gases en los alvéolos pulmonares (que requiere un tiempo), y las distancia que la sangre debe recorrer antes de volver al corazón son cortas (y por tanto permiten velocidades pequeñas).
Filtración de líquidos a través de los capilares:
El plasma es la parte no celular de la sangre. Intercambia sustancias con el líquido intersticial (líquido que rodea a las células) a través de poros de las membranas capilares. Estos poros son muy permeables a casi todos los solutos del líquido extracelular excepto a las proteínas (por el tamaño de éstas, muy superior al de cualquier ión y porque tienen una carga negativa). Estos dos líquidos se están mezclando constantemente y tienen por ello una composición casi idéntica, excepto en cuanto a las proteínas, que están más concentradas en el plasma.
El volumen sanguíneo medio de un adulto es de aproximadamente 5 litros o el 7% del peso corporal. El plasma representa el 60% de este volumen, mientras que el resto corresponde a los eritrocitos. Es importante mantenerlo ya que es uno de los factores que influyen en el gasto cardíaco y por lo tanto en la presión arterial. Si es insuficiente no se puede mantener la adecuada perfusión de los tejidos, con lo que éstos no reciben un aporte adecuado de oxígeno y nutrientes.
La presión hidrostática en los capilares tiende a empujar al líquido y a las sustancias disueltas a través de los poros capilares dentro de los espacios intersticiales. Por el contrario, la presión osmótica provocada por las proteínas plasmáticas (que se conoce como presión coloidosmótica) tiende a provocar el movimiento del líquido por ósmosis desde los espacios intersticiales hasta la sangre. Esta presión osmótica ejercida por las proteínas plasmáticas normalmente previene la pérdida significativa de volumen de líquido desde la sangre hacia los espacios intersticiales.
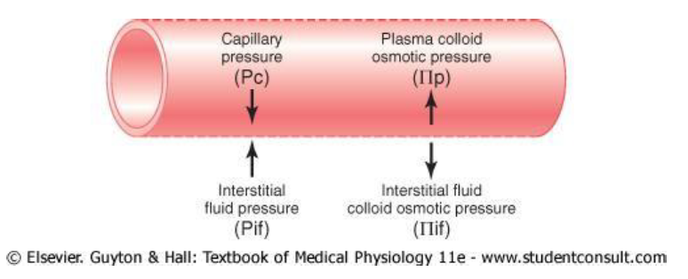
Cuatro fuerzas principales hidrostáticas y coloidosmóticas, denominadas fuerzas de Starling (ver figura 3), determinan el movimiento del líquido a través de la membrana capilar:
la presión hidrostática capilar (Pc)
la presión hidrostática del líquido intersticial (Pli)
la presión coloidosmótica del plasma capilar (πc)
la presión coloidosmótica del líquido intersticial (πli)
La suma de estas fuerzas de Starling se denomina presión neta de filtración:
PNF= Pc – Pli – πc + πli
Si la PNF es positiva, habrá una filtración neta de líquidos a través de los capilares. Si es negativa, habrá una absorción de líquido desde los espacios intersticiales hacia los capilares.
La velocidad de filtración en un tejido también depende del número y tamaño de los poros de cada capilar, así como del número de capilares en los que fluye la sangre. Estos factores se expresan juntos como el coeficiente de filtración capilar (Kf), que indica la capacidad de la membrana capilar de filtrar el agua para una PNF dada. Se expresa como ml/min por mm Hg de PNF y es el producto de la permeabilidad y el área de los capilares.
Por tanto, la velocidad de la filtración de líquidos en el capilar está determinada por:
Filtración = Kf · PNF
En condiciones normales se da un equilibrio que mantiene la proporción entre el compartimento intravascular y el extravascular (en realidad la PNF es ligeramente positiva y hay paso de agua al espacio intersticial, compensado por la acción de los linfáticos).
Resistencia al flujo sanguíneo en circuitos vasculares en serie y en paralelo
La sangre que bombea el corazón fluye desde la parte de presión alta de la circulación sistémica hacia el lado de baja presión a través de miles de vasos sanguíneos dispuestos en serie y en paralelo.
RESISTENCIAS EN SERIE
Las arterias, arteriolas, capilares, vénulas y venas se disponen colectivamente en serie (figura
1). Cuando esto sucede, el flujo de cada vaso sanguíneo es el mismo y la resistencia total al flujo sanguíneo (resistencia vascular periférica total) es igual a la suma de la resistencia de cada segmento:
RESISTENCIAS EN PARALELO
Los vasos sanguíneos están ramificados en el organismo. Esto permite una regulación independiente del flujo sanguíneo de los diferentes territorios según sus respectivas necesidades, así como mantener el aporte de oxígeno y nutrientes en el caso de que se interrumpiera el flujo de sangre por una de las ramas por una lesión.
La resistencia total al flujo sanguíneo en los vasos dispuestos en paralelo se expresa como:
La resistencia de este sistema paralelo es menor que la resistencia de un vaso sanguíneo aislado. No obstante, el aumento de la resistencia de cualquiera de los vasos aumenta la resistencia vascular total.
Las circulaciones cerebral, renal, muscular, gastrointestinal, etc., se distribuyen en paralelo. El flujo sanguíneo a través de cada tejido es una fracción del flujo sanguíneo total (gasto cardíaco) y se determina por la resistencia al flujo sanguíneo en el tejido, así como por el gradiente de presión.
Teoría básica de la función circulatoria
Flujo laminar y flujo turbulento
La flujo de la sangre a través de los vasos puede ser de tipos: de régimen laminar o turbulento (figura 4).
Flujo laminar:
Cuando tiene lugar un flujo laminar, la velocidad del flujo en el centro del vaso se mucho mayor que en las paredes del vaso, presentando dicha velocidad un perfil parabólico. Esto es debido a que las moléculas del líquido que tocan la pared apenas se mueven por la adherencia a la pared del vaso. La siguiente capa de moléculas se desliza sobre ésta, la tercera sobre la segunda, y así sucesivamente, de forma que el líquido situado en la porción central es el que se mueve con mayor rapidez.
Flujo turbulento:
A diferencia de lo que ocurre en el caso anterior, cuando el flujo es turbulento la sangre se desplaza en todas direcciones en el vaso, mezclándose continuamente dentro de éste. Este tipo de flujo produce vibraciones que son de interés, como veremos en el estudio de las técnicas de medida de la presión arterial.
Interrelaciones entre distintos factores que intervienen en la circulación sanguínea
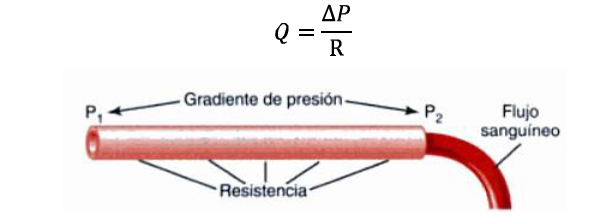
El flujo a través de un vaso sanguíneo está determinado por dos factores (figura 5):
La diferencia de presión entre los dos extremos del vaso (gradiente de presión, ΔP=P1-P2) que es la fuerza que empuja la sangre a través del vaso.
La resistencia vascular R, que es el impedimento al flujo de la sangre a través del vaso.
La relación entre el gradiente o incremento de presión ΔP entre los extremos del vaso, el flujo Q que circula por él y la resistencia R del vaso a dicha circulación (como resultado de la fricción a lo largo del interior del vaso), se expresa mediante la siguiente fórmula, conocida como Ley de Ohm:
La resistencia a la circulación no puede ser medida mediante ningún método directo, sino que se debe calcular midiendo el flujo sanguíneo y la diferencia de presión entre dos puntos del vaso.
La conductancia es una medida del flujo sanguíneo a través de un vaso para una diferencia de presión dada. La conductancia es la recíproca de la resistencia:
donde:
C: conductancia.
R: resistencia.
ΔP: incremento de presión.
Q: caudal o flujo.
Cambios muy ligeros en el diámetro (y por tanto en la sección) del un vaso sanguíneo producen cambios muy grandes en su conductancia, es decir, en la capacidad de conducir sangre.
La relación entre diámetro del vaso y el flujo sanguíneo que por él fluye viene definida por la
Ley de Poiseuille:
donde:
Q: flujo o caudal sanguíneo.
ΔP: incremento de presión.
r: radio del vaso (r=diámetro/2).
v: viscosidad.
Por esta misma ley, la resistencia R a la conducción sanguínea tendrá la siguiente expresión:
Por tanto, una característica valiosa del sistema vascular es que todos los vasos sanguíneos son distensibles, es decir, cuando aumenta la presión en las arteriolas éstas se dilatan y, por tanto, su resistencia disminuye. El resultado es un aumento del flujo sanguíneo, no sólo por el incremento de presión sino también por la caída de la resistencia. Los vasos sanguíneos más distensibles son las venas, lo que hace que actúen como reservorio de sangre adicional (entre 0.5 a 1 litro), según apuntábamos al principio del tema.
viscosidad de la sangre:
La viscosidad de la sangre normal es tres veces mayor que la viscosidad del agua. Esto se debe al gran número de hematíes suspendidos en la sangre, cada uno de los cuales ejerce un arrastre por fricción sobre las células adyacentes y contra la pared del vaso sanguíneo. La viscosidad de la sangre aumenta drásticamente a medida que lo hace el hematocrito.
Esta ecuación reviste gran importancia, ya que aproximadamente las 2/3 partes de la resistencia al flujo sanguíneo están en las arteriolas pequeñas, cuyos diámetros internos van desde 4 a 25 micrómetros. Sin embargo, poseen paredes muy fuertes que permiten que su diámetro interno cambie enormemente, hasta cuatro veces. A partir de la ecuación anterior, al ser la resistencia y el radio (por tanto el diámetro) inversamente proporcionales, un aumento del diámetro interior de 4 provoca una disminución de la resistencia de hasta 256. Así, respondiendo sólo con pequeños cambios de diámetro a los impulsos nerviosos, las arteriolas pueden detener por completo el flujo sanguíneo o bien aumentarlo enormemente.
Matemáticamente, la distensibilidad vascular se expresa de la siguiente manera:
donde:
ΔV: incremento de volumen.
ΔP: incremento de presión. Vo: Volumen original.
En los estudios hemodinámicos suele ser mucho más interesante conocer la cantidad de sangre que puede almacenarse en una determinada porción dada de la circulación por cada milímetro de mercurio de aumento de la presión que saber las distensibilidad de cada vaso individual. Este valor se denomina capacitancia (o compliancia), se define como el incremento de volumen que sufre un vaso por unidad de incremento de presión y su expresión es la siguiente:
donde:
ΔV: incremento de volumen.
ΔP: incremento de presión.
Se trata de un concepto importante, ya que explica en parte (junto con la resistencia al movimiento de la sangre en los vasos) que la onda de presión tenga una forma diferente según el punto del circuito en que se mida: la amplitud de las oscilaciones es mucho mayor a nivel de ventrículo que en las venas.
Presión arterial y presión venosa
Presión arterial
Si las arterias no fuesen distensibles, la sangre fluiría tan sólo durante la sístole, y no se produciría flujo durante la diástole.
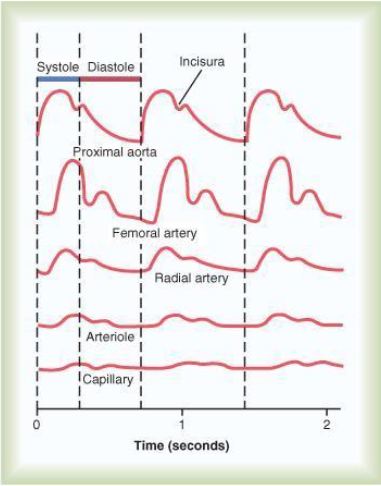
La capacitancia del árbol arterial reduce las pulsaciones de la presión hasta que prácticamente desaparecen al llegar a los capilares, por lo que el flujo sanguíneo tisular es básicamente continuo con un escaso carácter pulsátil. Esta disminución de amplitud en la onda del pulso se puede observar en la figura 6.
Si observamos el registro de la presión arterial (figura 6), podemos identificar el máximo que se denomina presión sistólica, y el mínimo que es la presión diastólica. La diferencia entre estos dos valores se denomina presión de pulso.
La curva tiene una primera porción ascendente, con un incremento rápido al inicio y más lento después. A continuación vemos una incisura que corresponde al cierre de la válvula aórtica. Finalmente se produce un descenso hasta el valor inicial y comienza un nuevo ciclo.
Esta curva se puede asimilar a una onda periódica, por lo que se puede realizar un modelo matemático de la misma.
Figura 6. Cambios del perfil del impulso de presión a medida que la onda del pulso viaja hacia los vasos más pequeños
En las curvas inferiores observamos la amortiguación de los pulsos de presión a medida que la onda llega a arterias de menor calibre. Esto es debido a la resistencia al movimiento de la sangre en los vasos y a la capacitancia de los mismos.
Presiones venosas:
Presión en la aurícula derecha (presión venosa central) y presiones periféricas presión venosa central es la presión en el interior de la aurícula derecha del corazón, donde llega la sangre de todas las venas sistémicas. Su valor normal es de 0 mm Hg, pero puede variar entre -5 y 30 mm Hg en diferentes situaciones.
Las venas en sí no ofrecen apenas resistencia al paso de la sangre, pero están comprimidas por diferentes tejidos que las rodean, e incluso, a nivel del cuello, por la presión atmosférica. Por ello, se produce una resistencia al flujo sanguíneo, y esto se traduce en una presión en las venas periféricas entre 4 y 6 mm Hg mayor que en la aurícula derecha.
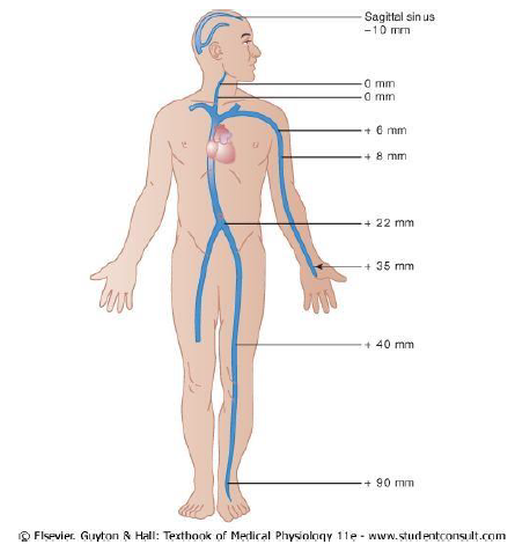
Esta presión varía principalmente a causa de la presión gravitacional o hidrostática (figura 7). En un adulto que está de pie y absolutamente quieto, la presión de las venas en los pies es de unos +90 mm Hg, por el peso gravitacional de la sangre en las venas entre el corazón y los pies. Las presiones venosas en los demás niveles del organismo varían proporcionalmente entre 0 y 90 mm Hg.
En realidad cuando la persona está en movimiento no se llega a estos valores, la presión está en torno a +20 mm Hg ya que la compresión de las venas por los músculos, junto a la presencia de válvulas en las venas, funciona como una “bomba” que impulsa la sangre, siempre en dirección al corazón.
Figura 7. Efecto de la presión gravitacional en las presiones venosas en todo el cuerpo de una persona en bipedestación
Si se mantiene la bipedestación perfecta (sin movimiento y sin contraer los músculos de las piernas), al cabo de unos minutos la presión hidrostática en los capilares aumenta de tal modo que empieza a salir líquido hacia el espacio intersticial y se puede llegar a perder hasta un 20% del volumen circulatorio en 15-30 minutos.
En cuanto a las venas situadas por encima del nivel del corazón, las del cuello se mantienen a una presión igual a la atmosférica, es decir 0 mm Hg, y sólo las del interior del cráneo tienen una presión negativa, ya que se encuentran en el interior de la cavidad craneal, que no se colapsa.
La presión venosa en las extremidades inferiores puede verse incrementada en otras situaciones, cuando está aumentada la presión intraabdominal, por ejemplo en el embarazo (hasta +15 o +30 mm Hg).
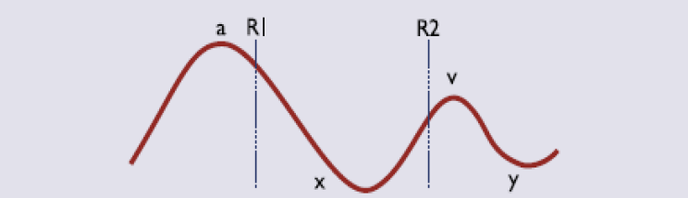
En la curva de la presión venosa central, observamos que se trata de una onda periódica, con una amplitud mucho menor que la de la presión arterial, y una forma característica (figura 8). La presión se eleva (onda a) debido a la contracción auricular que tiene lugar al final de la diástole. A continuación disminuye (onda x) debido a la relajación de la aurícula y al desplazamiento de la tricúspide hacia el ventrículo que tiene lugar al principio de la contracción ventricular. Vuelve a aumentar (onda v) debido al llenado de la aurícula derecha que tiene lugar durante la contracción ventricular, y desciende de nuevo (onda y) cuando se abre la válvula tricúspide y pasa la sangre de la aurícula derecha al ventrículo derecho.
Figura 8. Curva de presión venosa central (R1 y R2 indican el momento en que se escuchan, respectivamente, el primer y el segundo ruido cardíaco
Debido a la presión gravitacional, obtenemos diferentes valores si medimos en distintos puntos la presión circulatoria. Por ello, para medir la presión arterial debemos hacerlo siempre a nivel de la válvula tricúspide, de modo que la influencia de la presión gravitacional sea mínima.
Tonos cardíacos
La actividad mecánica del corazón produce unos sonidos audibles mediante auscultación de la pared torácica.
Cuando se contraen los ventrículos primero se oye un ruido que está producido por el cierre de las válvulas AV. La vibración tiene un tono bajo y es relativamente prolongada, y se conoce como primer tono cardíaco. Cuando se cierran las válvulas aórtica y pulmonar al final de la sístole se oye un golpe seco y rápido porque estas válvulas se cierran rápidamente, y los líquidos circundantes vibran durante un período corto. Este sonido se denomina segundo tono cardíaco. La apertura de las válvulas no se oye porque éste es un proceso relativamente lento que normalmente no hace ruido.
Los tonos cardíacos no se deben, como se suponía inicialmente, al “palmoteo” de las válvulas al cerrarse, ya que éste, al quedar amortiguado por la sangre que fluye entre las valvas, no produce un sonido audible. En realidad los sonidos que escuchamos se deben a la vibración de las válvulas tensas inmediatamente después del cierre, junto a la vibración de las paredes adyacentes del corazón y los vasos mayores.
PRIMER TONO CARDÍACO:
La contracción de los ventrículos causa un retrógrado brusco de sangre contra las válvulas AV (válvulas tricúspide y mitral), provocando su cierre y protrusión hacia las aurículas hasta que las cuerdas tendinosas la interrumpen bruscamente. Entonces la sangre rebota contra el ventrículo correspondiente, y esto hace que vibren tanto la sangre como las paredes ventriculares y las válvulas tensas, provocando una turbulencia. Las vibraciones se desplazan hasta la pared torácica, donde las escuchamos.
SEGUNDO TONO CARDÍACO:
Al final de la sístole se produce el cierre súbito de las válvulas semilunares. Hacen protrusión hacia los ventrículos, y al volver a su posición hacen retroceder la sangre hacia las arterias, provocando un período breve de reverberación de la sangre que entra y sale entre las paredes de las arterias y las válvulas semilunares, y entre esas válvulas y las paredes ventriculares. Las vibraciones se transmiten principalmente a lo largo de las arterias, y al llegar a la pared torácica producen un sonido audible. Este segundo tono tiene una frecuencia mayor que el primero (y por lo tanto es más agudo el sonido) porque las válvulas semilunares se tensan mucho más que las aurículoventriculares, y porque la elasticidad de las paredes arteriales es mayor que la de los ventrículos, mucho menos rígidos.
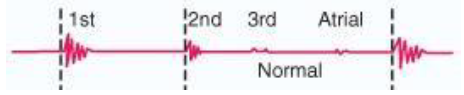
FONOCARDIOGRAMA:
En realidad sólo podemos escuchar por auscultación una pequeña parte de las vibraciones que llegan a la pared torácica, ya que el resto se encuentran fuera del rango audible. Para obtener una información más completa se puede realizar un fonocardiograma, que consiste en colocar sobre el tórax un micrófono capaz de detectar un tono de baja frecuencia. La señal obtenida se amplifica y registra. La grabación se conoce como fonocardiograma (figura 9), los tonos aparecen como una onda. Se aprecian además de los tonos anteriormente descritos, dos más, uno correspondiente a la reverberación que se produce en un momento del llenado ventricular, y otro provocado por la entrada de sangre en los ventrículos en el momento de la contracción auricular.
Bibliografía
Guyton. Tratado de Fisiología Médica. 11Ed. Elsevier España.
Diccionario Mosby Pocket de Medicina, Enfermería y Ciencias de la salud. Mosby - 2004
Diccionario médic. Biagio Equipo Staff - 1998
Manual de Patología General. S. de Castro del Pozo. 5º Ed. Masson. Manual CTO - Cardiologia y Cirugia Cardiovascular 6º Ed.
Figuras 2, 9, 11 adaptadas de: Guyton. Textbook of Medical Physiology. Elsevier
Figuras 8, 10 adaptadas de: Manual CTO - Cardiologia y Cirugia Cardiovascular