Curso electrobisturís
Objetivos
- Proporcionar la información necesaria al técnico para que entienda el modo de funcionamiento y la utilización de los electrobisturís.
- Comprender la diferencia entre el modo monopolar y bipolar.
- Conocer las principales averías y proporcionar conocimiento de cómo detectarlas y prevenirlas mediante un buen mantenimiento.
La cirugía de alta frecuencia se fundamenta en el efecto térmico que la corriente eléctrica ocasiona de forma endógena en el tejido. El cirujano puede aprovechar este efecto térmico de la corriente eléctrica con el fin de destruir térmicamente tejidos precisos. Principalmente, se diferencian dos posibilidades de aplicación de la destrucción térmica de los tejidos: la coagulación térmica y la separación de tejidos.
La coagulación térmica de tejidos: se consigue al calentar la corriente eléctrica con lentitud el tejido a coagular, de manera que se evapora el agua de los líquidos intra y extracelulares, se desnaturalizan las proteínas, coagulándose las componentes coagulables de los tejidos. Esta contracción se aprovecha en la cirugía para conseguir la hemostasis o detención del flujo sanguíneo.
La separación de tejidos: se consigue al aplicar una gran cantidad de calor, que produce una evaporación del líquido intracelular derivando en una explosión celular que permite el corte preciso del tejido por donde el profesional desea.
Componentes básicos:

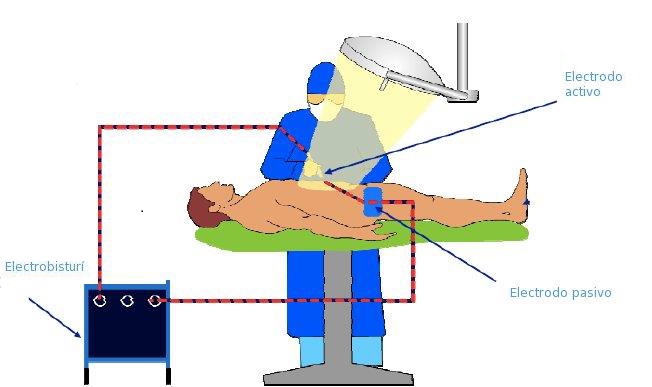
- Electrobisturí (generador de altas frecuencias)
- Electrodo activo
- Electrodo pasivo (placa paciente)
El rango de frecuencias que se utiliza en la cirugía de alta frecuencia va desde 200KHz hasta 3MHz, cesando el Efecto Farádico. El Efecto Farádico consiste en la estimulación neuromuscular cuando se aplican frecuencias por debajo de los 100KHz, pudiendo provocar un shock eléctrico en el cuerpo del paciente y poniendo su vida en peligro.
Los modos de entrega de potencia son monopolar y bipolar.
Modo monopolar: Requiere un electrodo pequeño (electrodo activo) y uno grande (electrodo pasivo). El electrodo pasivo, también conocido como electrodo neutro presenta una área relativamente grande. Este se pone en contacto con el cuerpo del paciente proporcionando de esta forma una trayectoria de retorno a las corrientes de alta frecuencia con una densidad muy baja en los tejidos del cuerpo. De esta manera se evitan quemaduras y otros efectos físicos que pueden perjudicar la salud del paciente.
El electrodo pasivo o placa neutra debe situarse en un lugar bien irrigado y musculoso, donde las trayectorias de la corriente sean lo más cortas posibles y el corazón y electrodos del ECG no estén en la trayectoria de esta. La placa debe situarse de modo que haga contacto con toda la superficie del cuerpo. Se debe evitar colocar la placa en zonas del cuerpo irregulares, también evitar zonas huesudas y poco vascularizadas.
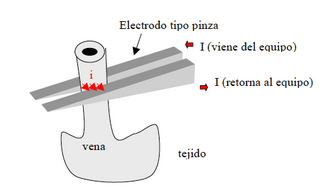
Modo bipolar: La corriente de alta frecuencia se aplica entre las dos puntas de una herramienta, como unas pinzas o tijeras. No se aplica ningún electrodo neutro. La corriente fluye desde un extremo al otro de la herramienta.
La corriente I penetra en el tejido a través de un brazo de la pinza y vuelve a salir a través del otro.
El modo bipolar se emplea principalmente en la coagulación de vasos, arterias y venas.
Electrobisturí de Argón
El electrodo activo se conecta a una unidad que entrega un flujo de Argón. Este flujo se activa al entregar potencia de corte o coagulación. El Argón se caracteriza por ser un gas inerte, no combustible, más pesado que el aire, fácilmente ionizable por altas frecuencias, tiene la capacidad de desplazar el oxígeno y crea un “puente” entre el electrodo activo y el tejido del paciente.
Diagrama de bloques de un electrobisturí
Transformador de aislamiento: Generalmente todos los electrobisturís presentan un transformador que reduce la tensión para obtener el voltaje para conseguir las tensiones de trabajo del circuito.
Fuente de alimentación: consiste en una fuente de alimentación regulada que se encarga de mantener la tensión de alimentación de la circuitería que controla el bisturí.
Circuito controlador: controla la etapa excitadora del amplificador de potencia. En esta etapa se encuentran los controles de ajuste de potencia del equipo, tanto de corte como de coagulación. Existen normalmente varias formas de control de potencia, una se basa en modificar la anchura de la entrada de amplificador de potencia y la otra consiste en aumentar o disminuir la anchura de la alimentación de la etapa de potencia.
Oscilador de RF: Etapa osciladora, se encarga de producir la onda base sobre la que trabaja el bisturí. Existen grandes cantidades de circuitos para producir la onda, como osciladores LC, cerámicos o de cristal.
Driver: Etapa osciladora, esta etapa condiciona tanto la potencia de la onda que se suministra al amplificador de potencia como la forma de la onda. Es decir, en estos bisturís en los cuales la potencia se controla mediante la amplitud de entrada de la onda aumentará o disminuirá según la potencia deseada. Además se encarga de modular convenientemente la onda según la señal que envía al circuito de pulso. El acoplamiento entre él se suele realizar de muchas formas, aunque la más usual es mediante un transformador.
Circuito de pulso: Genera los pulsos necesarios para adecuar la salida.
Transformador de salida: La salida siempre está aislada del resto de la circuitería eléctrica. Este transformador además suele aumentar la tensión de salida, de forma que trabaja con una tensión más baja para aumentar más tarde.
Circuitos de Seguridad: Un circuito que incorporan todos los electrobisturís es el detector de placa de paciente. Si la placa de paciente, no se encuentra conectada suena una alarma y la unidad no se pone en funcionamiento aunque se accionen los controles. Existen otros circuitos de seguridad como el circuito sentry o placas tipo REM. Este circuito controla si existe una carga entre el activo y la placa neutra, de forma que es imposible coagular o cortar si la placa no está en contacto con el paciente, evitando así heridas accidentales a las personas del quirófano. Este circuito puede desactivarse.

Las placas REM generan una alarma cuando la impedancia de referencia cuando crece un 40%, excede los 135 ohms cae bajo los 5 ohms
Mantenimiento y detección de averías
Los equipos de electrocirugía trabajan con altos voltajes y altas potencias que pueden causar quemaduras eléctricas serias en el paciente si no se trabaja con máxima seguridad y precauciones. Es necesario asegurarse que todas las conexiones son seguras y están bien aisladas antes de desarrollar cualquier test de potencia de salida. No tocar el electrodo activo ni la placa de paciente mientras el equipo esté conectado.
Cuando se vayan a realizar conexiones de elementos o accesorios, así como cuando no se esté desarrollando un test de inspección, asegurarse que el equipo esté en Standby o apagado.
- Examinar el exterior del equipo, la limpieza y las condiciones físicas generales.
- Verificar que la carcasa esté intacta, que todos los accesorios estén presentes y firmes, y que no haya señales de líquidos derramados.
- Examinar el enchufe y su base para determinar que no falta ningún tornillo, que no está el plástico roto y que no hay indicios de peligro.
- Inspeccionar el cable de red por si existe la posibilidad de daños. Si el cordón está dañado reemplazarlo por uno nuevo.
- Examinar los amarres contra tirones a ambos lados de los extremos del cable de red.
- El interruptor de corriente, revisarlo y ver que se mueve con facilidad.
- Si el equipo está protegido por un fusible externo, revisar su valor y modelo de acuerdo con la placa de características colocada sobre el chasis.
- Examinar todos los terminales del cable y ver que están en buenas condiciones. Dichos terminales o contactos eléctricos deberían estar bien y limpios.
- Durante la inspección, verificar que los pines están limpios y rectos, ver si están dañados los receptáculos de éstos, y ver si existen indicios de fogonazos por salto de arcos eléctricos en los mismos.
- Revisar cuidadosamente los cables de los electrodos neutros o placas de paciente, de cualquier posible rotura de su aislamiento o de otros daños evidentes.
- Revisar filtros del sistema de ventilación.
- Asegurarse de que hay ausencia de inadvertidos contactos con tierra, fallos de aislamiento en el electrodo activo o de acoplamientos capacitivos, acoplamiento del electrodo monopolar con el equipo.
Averías por falta de potencia, puede tratarse de un mal ajuste del equipo, o un error en la etapa excitadora (driver) o algún transistor abierto en la etapa de potencia. En equipos en los cuales el control de la potencia de salida se realiza mediante el cambio de la tensión de alimentación, puede ser debido a aquella tensión que puede ser baja o tener un rizado demasiado elevado, haciendo así que la onda de salida este demasiado modulada. Cuando saltan los térmicos, puede ser la avería más típica y suele tratarse de un transistor cruzado en la etapa de potencia.
Autores: Núria Llahí y Xavier Pardell
BIBLIOGRAFIA
1. Electrobisturís (Apuntes Electromedicina SEEIC), Xavier Pardell, 2012.
2. Principles of Biomedical Engineering for Nursing Staff” autor: Hans A. Von der Mosel, Editorial Blackwell Scientific Publications Oxford (209 pág.).
3. Boletín Tecnológico, Evaluación de Tecnologías en Salud. Nº 16 – Año 2006.
4. Procedimiento de inspección y mantenimiento preventivo electrobisturís. Servicio de Electromedicina. Hospital Clínico Universitario Lozano Blesa – Zaragoza.